Nhiễm độc thai nghén là bệnh lý có thể xuất hiện vào tam cá nguyệt đầu tiên hoặc thứ 3 của thai kỳ với các biểu hiện khác nhau. Vậy nhiễm độc thai nghén hay ngộ độc thai nghén là gì? Đâu là những biểu hiện của nhiễm độc thai nghén? Điều trị ngộ độc thai nghén như thế nào? Cùng Huggies và bác sĩ Bùi Thị Thu Hà giải đáp mọi thắc mắc về nhiễm độc thai kỳ trong bài viết sau mẹ nhé!
Tham khảo thêm:
Nhiễm độc thai nghén là gì?
Nhiễm độc thai nghén hay ngộ độc thai nghén ý chỉ quá trình mang thai gây độc lên cơ thể của mẹ bầu. Tuy nhiên, thuật ngữ này hiện nay không được sử dụng nhiều như trước mà được thay thế bởi các thuật ngữ “tăng huyết áp thai kỳ”, “tiền sản giật” hay “sản giật”.
Nhiễm độc thai nghén hay tiền sản giật là một hội chứng bao gồm tăng huyết áp có kèm đạm niệu xuất hiện sau tuần thứ 20 của thai kỳ. Sinh bệnh học chính của ngộ độc thai nghén là do suy giảm sự xâm nhập vào các nguyên bào nuôi của hệ động mạch xoắn và thất bại trong việc tái cấu trúc thành các mạch máu tại giường trao đổi tử cung-nhau, hậu quả là làm tăng trở kháng trong các dòng chảy. Các biến chứng trên mẹ của tiền sản giật là hậu quả của tình trạng co mạch gây tổn thương nội mô.
Biểu hiện nhiễm độc thai nghén
Theo tiêu chuẩn chẩn đoán TSG (ACOG 2013), những triệu chứng nhiễm độc thai nghén thường gặp bao gồm:
- Huyết áp tăng cao, xuất hiện sau tuần lễ thứ 20 thai kỳ ở mẹ bầu có huyết áp bình thường trước đó. Bác sĩ xác định huyết áp cao bằng cách đo huyết áp của mẹ 2 lần cách nhau ít nhất 4 giờ. Tức là khi huyết áp trên cao hơn 160 và huyết áp dưới cao hơn 110.
- Đi tiểu ra đạm (đạm niệu) là một triệu chứng quan trọng để chuẩn đoán ngộ độc thai nghén. Đạm niệu phản ánh tình trạng tổn thương nội mô hệ thống - đặc trưng của hội chứng tiền sản giật. Khi đi làm kiểm tra, mẹ sẽ được chẩn đoán nhiễm độc thai nghén khi đạm niệu dương tính (khi lượng protein lớn hơn 300mg/24 giờ). Tuy nhiên, khoảng 10% trường hợp tăng huyết áp thai kỳ không đi kèm triệu chứng tiểu ra đạm.
Nhiễm độc thai nghén nặng
Nhiễm độc thai nghén được xem là nặng khi dấu hiệu tiền sản giật của mẹ bầu có kèm bất cứ một trong các tình trạng sau:
- Huyết áp tăng cao (huyết áp tối đa hơn 160 và huyết áp tối thiểu cao hơn 110) quá ngưỡng bình thường.
- Giảm tiểu cầu.
- Có biểu hiện suy thận tiến triển.
- Có biểu hiện suy tế bào gan: đau hạ sườn phải, đau tức vùng thượng vị, men gan cao gấp 2 lần bình thường.
- Có dấu hiệu phù phổi.
- Có các triệu chứng của não và thị giác (hoa mắt, nhìn mờ, nhức đầu dai dẳng không giảm dù đã uống thuốc giảm đau, thay đổi tri giác).
Một số triệu chứng khác dễ nhầm lẫn với nhiễm độc thai nghén
Tăng huyết áp thai kỳ: là các trường hợp tăng huyết áp sau tuần thứ 20 của thai kỳ và không có đạm niệu. Nếu mẹ bầu mắc bệnh này, huyết áp thường sẽ trở về bình thường sau 12 tuần sau khi sinh.
Tăng huyết áp mãn tính: tăng huyết áp xuất hiện trước tuần thứ 20 của thai kỳ hoặc từ trước khi mang thai. Đôi khi mẹ bầu có thể bị nhiễm độc thai nghén chồng lên tình trạng tăng huyết áp mạn tính. Mẹ bầu đang mắc chứng tăng huyết áp mãn tính hãy đi kiểm tra ngay nếu có các triệu chứng sau:
- Đột nhiên bắt đầu đi tiểu ra đạm sau tuần thứ 20 (trước đó không bị).
- Huyết áp tăng cao đột ngột mặc dù trước đó đã ổn định.
- Đạm niệu tăng đột ngột, men gan tăng, tiểu cầu giảm, đau hạ sườn phải,...
Hội chứng HELLP: là một biến chứng nặng của tiền sản giật và sản giật, có đặc trưng là tổn thương nội mô đa cơ quan.
Những mẹ bầu có nguy cơ nhiễm độc thai nghén cao
Ngộ độc thai nghén thường xảy ra với những mẹ bầu:
- Đã từng nhiễm độc thai nghén ở lần mang thai trước.
- Có tiền sử bệnh tim mạch, tăng huyết áp, viêm cầu thận và các bệnh lý nội khoa khác như viêm loét dạ dày, suy thận mãn tính, đái tháo đường.
- Có bệnh lý tự miễn như bệnh lupus toàn thân, hội chứng kháng phospholipid.
- Thường xuyên mệt mỏi, stress, làm việc quá sức trong lúc mang thai.
- Mẹ bầu mang đa thai.
- Mẹ bầu béo phì (có BMI>30) (Tham khảo: Mẹ bầu tăng bao nhiêu cân là đủ)
- Mẹ bầu trên 40 tuổi
Điều trị nhiễm độc thai nghén như thế nào?
Thuốc điều trị nhiễm độc thai nghén hay tiền sản giật bao gồm các loại thuốc chống tăng huyết áp và thuốc ngừa co giật.
- Thuốc chống tăng huyết áp là điều trị nền tảng.
- Chỉ định khi mẹ bầu mắc tình trạng tăng huyết áp nặng
- Mục tiêu: giữ huyết áp ở một mức độ hợp lý và ổn định trong suốt quá trình điều trị.
- Trong các trường hợp nặng, nên dùng thuốc chống tăng huyết áp liều tấn công dạng tiêm mạch chậm. Sau khi đã đáp ứng tiêu chuẩn huyết áp để tiến hành điều trị, chuyển dần sang thuốc uống.
- Trong các trường hợp nhẹ, bắt đầu với đều trị với chỉ một loại thuốc liều thấp rồi tăng liều dần. Nếu không đạt được hiệu quả mong muốn thì sẽ dùng hai nhóm thuốc.
- Thuốc ngừa co giật chỉ ngăn ngừa sự xuất hiện của cơn co giật, chứ không thể chữa trị nguyên nhân gây co giật.
- MgSO4 được dùng để phòng ngừa co giật vì có thể kích hoạt giãn mạch máu não, giúp giảm co thắt mạch máu não, từ đó ngăn cơn co giật xuất hiện. MgSO4 cũng không gây nguy hiểm cho thai nhi vì trẻ sơ sinh sẽ thải trừ hoàn toàn MgSO4 trong vòng 36-48 giờ sau khi ra đời.
- Tuy nhiên, tuỳ vào nồng độ thuốc mà mẹ có thể bị ngộ độc MgSO4. Vì thế, mẹ cần được bác sĩ tư vấn cẩn thận về liều lượng trước khi sử dụng thuốc mẹ nhé.
Phòng ngừa nhiễm độc thai nghén như thế nào?
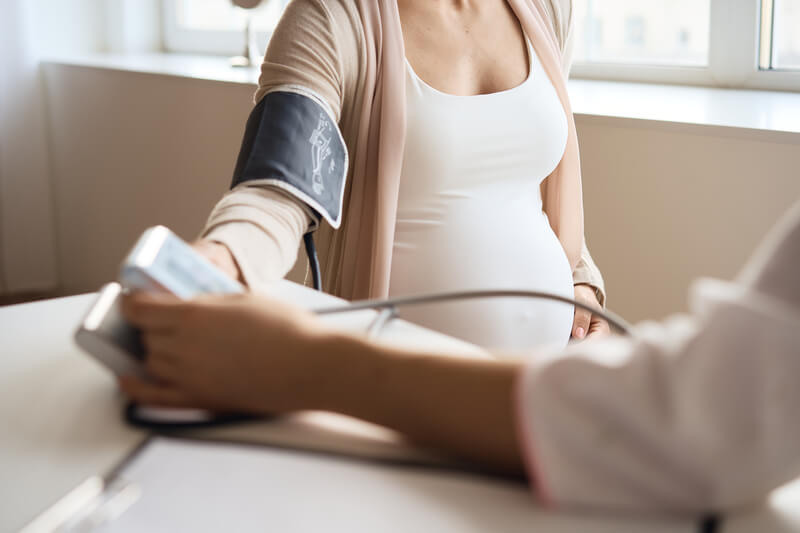
Để phòng ngừa ngộ độc thai nghén, mẹ nên kiểm tra nguy cơ tiền sản giật của mẹ trong quý 1 thai kỳ, từ đó có kế hoạch giám sát và can thiệp sớm để giảm bớt rủi ro cho mẹ và bé. Ngoài kiểm tra nguy cơ tiền sản giật, mẹ cũng nên làm các xét nghiệm quan trọng như xét nghiệm tiểu đường thai kỳ để phòng ngừa các biến chứng nguy hiểm cho mẹ & bé. Việc kiểm tra ngộ độc thai nghén được thực hiện như sau:
- Bác sĩ lấy mẫu máu của mẹ từ tuần 11 đến tuần 13 để đo nồng độ PlGF (yếu tố tăng trưởng bánh nhau). PlGF là chất do nhau thai tiết ra, ở các thai phụ có nguy cơ tiền sản giật, chất này sẽ giảm nhiều trong máu mẹ trong suốt thai kỳ.
- Bác sĩ đo huyếp áp động mạch trung bình của mẹ, mỗi tay 2 lần.
- Bác sĩ siêu âm để đo chỉ số xung động mạch tử cung.
Các thông tin trên sẽ được kết hợp để cho ra kết luận về nguy cơ tiền sản giật của mẹ bầu. Nếu kết quả nguy cơ cao, mẹ bầu sẽ được chỉ định:
- Sử dụng Aspirin trước khi đến tuần 16 và kéo dài đến khi thai được 36 tuần.
- Theo dõi sát thai kỳ và có kế hoạch can thiệp thích hợp.
- Mẹ bầu cũng cần ăn nhạt, vận động, và giảm stress (Tham khảo Thực đơn cho bà bầu).
- Gặp bác sĩ ngay khi mẹ phát hiện các vấn đề bất thường như nhức đầu, nhìn mờ, thấy người bồn chồn khó chịu…
Mẹ bầu với nguy cơ nhiễm độc thai nghén thấp cũng nên giám sát các triệu chứng thai nghén và khám thai đúng hẹn.
Ngoài ra, mẹ có thể tham khảo thêm thông tin tại chuyên mục Mang thai hoặc gửi câu hỏi về Góc chuyên gia của Huggies để được giải đáp các thắc mắc.
Tham khảo thêm:


















